
Sentraltvirkende Smertestillende: Din Komplekse Veiledning til Effektiv Smertelindring
Smerte er en kompleks fysiologisk og psykologisk opplevelse som kan påvirke livskvaliteten betydelig. Når reseptfrie smertestillende midler ikke gir tilstrekkelig lindring, kan sentraltvirkende smertestillende være et nødvendig og effektivt alternativ. Disse potente medikamentene virker direkte på sentralnervesystemet (hjernen og ryggmargen) for å redusere opplevelsen av smerte. Denne omfattende guiden vil dykke dypt inn i verdenen av sentraltvirkende smertestillende midler, utforske deres virkningsmekanismer, ulike typer, bruksområder, potensielle bivirkninger, doseringsretningslinjer og viktige forholdsregler for sikker bruk.
Forståelse av Smerte og Hvordan Sentraltvirkende Smertestillende Virker
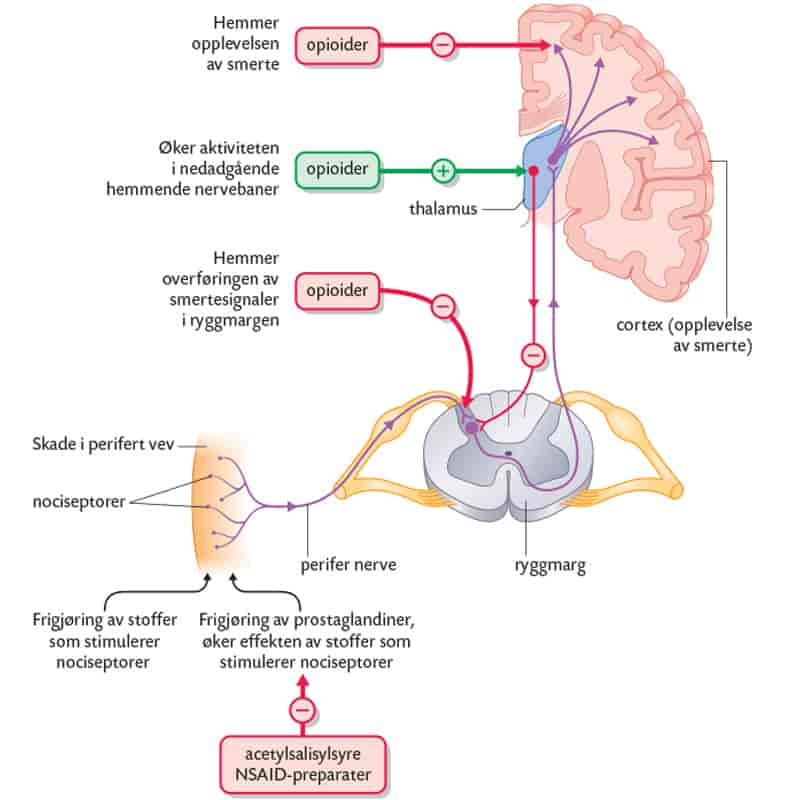
For å fullt ut forstå hvordan sentraltvirkende smertestillende midler fungerer, er det viktig å ha en grunnleggende forståelse av smertefysiologi. Smerte begynner ofte med stimulering av nociceptorer, spesialiserte sensoriske nerveender som reagerer på skadelige stimuli som trykk, varme, kulde eller kjemiske irritanter. Disse nociceptorene sender elektriske signaler via perifere nerver til ryggmargen. I ryggmargen overføres disse signalene til andre nerveceller som deretter sender dem videre opp til hjernen. Det er i hjernen at disse signalene tolkes som smerte.
Sentraltvirkende smertestillende, primært opioider, interagerer med spesifikke reseptorer i hjernen og ryggmargen som kalles opioidreseptorer. Det finnes flere typer opioidreseptorer, hvorav de viktigste er mu (μ), kappa (κ) og delta (δ)-reseptorene. Når et opioid binder seg til disse reseptorene, initierer det en rekke biokjemiske reaksjoner som fører til redusert smerteopplevelse. Dette skjer hovedsakelig gjennom to mekanismer:
- Inhibering av nevrotransmisjon: Opioider reduserer frigjøringen av nevrotransmittere, kjemiske budbringere som overfører smertesignaler fra en nervecelle til en annen, både i ryggmargen og i hjernen. Dette demper effektivt overføringen av smertesignaler.
- Endring av smerteoppfatning: Opioider påvirker også hvordan hjernen tolker smertesignaler. De kan redusere den emosjonelle og psykologiske responsen på smerte, noe som gjør den mer tolerabel for pasienten.
De Viktigste Opioidreseptorene og Deres Funksjoner
Som nevnt spiller ulike opioidreseptorer forskjellige roller i smertelindring og de tilhørende effektene av opioider:
- Mu (μ)-reseptoren: Denne reseptoren er primært ansvarlig for den analgetiske (smertelindrende) effekten av mange opioider. Aktivering av mu-reseptoren fører også til eufori, respirasjonsdepresjon (redusert pustefrekvens og dybde), sedasjon (døsighet) og fysisk avhengighet. De fleste sterke opioider, som morfin, fentanyl og oksykodon, har høy affinitet for mu-reseptoren.
- Kappa (κ)-reseptoren: Aktivering av kappa-reseptoren kan også gi smertelindring, men effekten er generelt mindre potent enn den som oppnås via mu-reseptoren. Kappa-reseptoragonister kan også forårsake sedasjon og dysfori (ubehag eller misnøye).
- Delta (δ)-reseptoren: Delta-reseptoren er involvert i smertelindring, spesielt ved kronisk smerte. Forskningen på delta-reseptoragonister er fortsatt pågående, og deres kliniske bruk er mer begrenset sammenlignet med mu-agonister.


Klassifisering av Sentraltvirkende Smertestillende Midler
Sentraltvirkende smertestillende midler klassifiseres hovedsakelig basert på deres kjemiske struktur og deres affinitet for ulike opioidreseptorer. Den vanligste klassifiseringen er basert på deres styrke og inkluderer:
Sterke Opioider
Disse opioidene har høy affinitet for mu-reseptoren og gir potent smertelindring. De brukes ofte ved alvorlig akutt smerte (f.eks. etter operasjon, traumer) og ved kronisk sterk smerte (f.eks. kreftsmerter).
Morfin
Morfin er et av de eldste og mest kjente opioidene. Det er en potent smertestiller som administreres oralt, intravenøst, intramuskulært eller epiduralt. Morfin er standarden som andre opioider ofte sammenlignes med. Det er effektivt mot mange typer alvorlig smerte, men har også betydelige bivirkninger som kvalme, oppkast, forstoppelse, sedasjon og risiko for respirasjonsdepresjon.
Oksykodon
Oksykodon er et semisyntetisk opioid som er tilgjengelig i ulike formuleringer, inkludert depotpreparater for langvarig smertelindring. Det er ofte kombinert med andre smertestillende midler som paracetamol eller ibuprofen. Oksykodon er potent og har en høy risiko for misbruk og avhengighet.
Fentanyl
Fentanyl er et svært potent syntetisk opioid, betydelig sterkere enn morfin. Det administreres ofte intravenøst eller som depotplaster for behandling av kronisk sterk smerte, spesielt hos pasienter som har utviklet toleranse for andre opioider. På grunn av sin styrke har fentanyl en høy risiko for respirasjonsdepresjon og overdose.
Hydromorfon
Hydromorfon er et annet potent opioid, ofte brukt som et alternativ til morfin, spesielt ved intoleranse for morfin eller ved behov for raskere smertelindring. Det er tilgjengelig i både hurtigvirkende og depotformuleringer.
Metadon
Metadon er et syntetisk opioid med lang halveringstid. Det brukes primært i behandling av opioidavhengighet, men kan også brukes for kronisk smerte, spesielt nevropatisk smerte. På grunn av sin lange halveringstid krever dosering nøye overvåking for å unngå akkumulering og bivirkninger.
Petidin
Petidin er et syntetisk opioid som har en kortere virketid enn morfin. Det brukes sjelden i dag på grunn av risiko for toksiske metabolitter og interaksjoner med andre medisiner.
Svake Opioider
Disse opioidene har lavere affinitet for mu-reseptoren og gir generelt mildere smertelindring. De brukes ofte ved mild til moderat smerte, enten alene eller i kombinasjon med reseptfrie smertestillende midler.
Kodein
Kodein er et naturlig opioid som ofte brukes i kombinasjon med paracetamol (f.eks. Paralgin forte) eller ibuprofen. Det metaboliseres i leveren til morfin, og effekten avhenger av individets evne til å utføre denne metaboliseringen. Kodein har en relativt lav smertelindrende effekt og er forbundet med bivirkninger som forstoppelse og kvalme.
Tramadol
Tramadol er et atypisk opioid som virker både ved å binde seg til opioidreseptorer og ved å hemme reopptaket av serotonin og noradrenalin i hjernen. Dette gir en dobbel mekanisme for smertelindring. Tramadol brukes ved moderat til sterk smerte og har en lavere risiko for respirasjonsdepresjon sammenlignet med sterke opioider, men kan fortsatt forårsake bivirkninger som kvalme, svimmelhet og forstoppelse.
Dihydrokodein
Dihydrokodein er et opioid som er strukturelt likt kodein, men har en noe sterkere smertelindrende effekt. Det brukes ved moderat smerte og er tilgjengelig i ulike formuleringer, inkludert depotpreparater.
Bruksområder for Sentraltvirkende Smertestillende Midler
Sentraltvirkende smertestillende midler brukes for å behandle ulike typer smerte, både akutt og kronisk. Valget av spesifikt opioid og administrasjonsvei avhenger av smertens intensitet, type, lokalisering og pasientens individuelle behov og medisinske historie.
Akutt Smerte
Ved akutt smerte, som for eksempel smerte etter operasjon, traumer (brudd, kuttskader), akutte ryggsmerter eller nyrestein, kan sterke opioider være nødvendige for å gi rask og effektiv lindring. Administrasjonen skjer ofte intravenøst eller intramuskulært i de første dagene, etterfulgt av orale formuleringer etter hvert som smerten avtar. Svake opioider kan brukes ved mildere former for akutt smerte.
Kronisk Smerte
Behandling av kronisk smerte (smerte som varer i mer enn tre måneder) er mer kompleks og krever en tverrfaglig tilnærming. Sentraltvirkende smertestillende midler kan være en del av behandlingsplanen for visse typer kronisk smerte, spesielt når andre behandlingsmetoder ikke har vært tilstrekkelige. Eksempler inkluderer:
- Kreftsmerter: Opioider er ofte nødvendige for å lindre moderate til sterke smerter hos pasienter med kreft. Doseringen titreres nøye for å oppnå tilstrekkelig smertelindring med færrest mulig bivirkninger. Depotformuleringer er ofte foretrukket for å sikre jevn smertelindring over tid.
- Nevropatisk smerte: Dette er smerte som skyldes skade på nervesystemet. Opioider kan ha en viss effekt på nevropatisk smerte, men andre medikamenter som antidepressiva (f.eks. amitriptylin, duloksetin) og antiepileptika (f.eks. gabapentin, pregabalin) er ofte førstevalg. Tramadol kan være et alternativ med sin duale virkningsmekanisme.
- Smerte ved revmatiske sykdommer: Ved alvorlig smerte forbundet med revmatiske sykdommer som revmatoid artritt eller Bekhterevs sykdom, kan opioider vurderes når andre smertestillende og sykdomsmodifiserende midler ikke gir tilstrekkelig lindring.
- Kroniske rygg- og nakkesmerter: Bruken av opioider ved kroniske ikke-maligne rygg- og nakkesmerter er kontroversiell på grunn av risikoen for avhengighet og langtidseffekter. De vurderes vanligvis kun når andre behandlingsalternativer har mislyktes og pasienten har betydelig funksjonsnedsettelse.
Palliativ Behandling
I palliativ behandling, hvor målet er å lindre symptomer og forbedre livskvaliteten hos pasienter med livstruende sykdommer, spiller opioider en sentral rolle i smertelindring og lindring av andre plagsomme symptomer som dyspné (pustebesvær).
Viktige Hensyn og Forholdsregler ved Bruk av Sentraltvirkende Smertestillende
Bruk av sentraltvirkende smertestillende midler krever nøye vurdering og oppfølging fra helsepersonell på grunn av potensielle bivirkninger og risiko for avhengighet og misbruk.
Bivirkninger
Opioider kan forårsake en rekke bivirkninger, som varierer i alvorlighetsgrad og hyppighet mellom ulike individer og ulike opioider. Vanlige bivirkninger inkluderer:
- Kvalme og oppkast: Dette er vanlig, spesielt i starten av behandlingen. Antiemetika (kvalmestillende midler) kan brukes for å lindre disse symptomene.
- Forstoppelse: Opioider reduserer tarmmotiliteten, noe som ofte fører til forstoppelse. Forebyggende tiltak som økt væskeinntak, fiberrik kost og avføringsmidler er ofte nødvendig.
- Sedasjon og døsighet: Opioider kan forårsake tretthet og redusert kognitiv funksjon. Dette kan påvirke evnen til å kjøre bil eller betjene maskiner. Toleranse for denne effekten kan utvikles over tid.
- Respirasjonsdepresjon: Dette er en alvorlig, men sjelden bivirkning ved riktig dosering hos opioidnaive pasienter. Risikoen er høyere ved høye doser, intravenøs administrasjon og hos pasienter med underliggende lungesykdom.
- Kløe: Opioider kan forårsake kløe, som skyldes frigjøring av histamin. Antihistaminer kan brukes for å lindre kløen.
- Munntørrhet: Redusert spyttproduksjon er en vanlig bivirkning. God munnhygiene er viktig for å forebygge tannproblemer.
- Svimmelhet og ortostatisk hypotensjon: Opioider kan føre til blodtrykksfall ved stillingsendring, noe som kan forårsake svimmelhet.
- Urinretensjon: Vanskeligheter med å tømme blæren kan forekomme, spesielt hos eldre menn med prostataproblemer.
- Hormonelle endringer: Langvarig bruk av opioider kan påvirke hormonnivåene, noe som kan føre til menstruasjonsforstyrrelser hos kvinner og redusert libido hos både menn og kvinner.

Toleranse og Avhengighet
Ved langvarig bruk kan kroppen utvikle toleranse for opioider, noe som betyr at høyere doser er nødvendig for å oppnå samme smertelindrende effekt. Dette er en fysiologisk tilpasning og betyr ikke nødvendigvis avhengighet.
Fysisk avhengighet oppstår også ved langvarig bruk, hvor kroppen har tilpasset seg tilstedeværelsen av opioidet. Hvis medikamentet brått seponeres eller dosen reduseres raskt, kan abstinenssymptomer oppstå. Disse symptomene kan inkludere angst, irritabilitet, søvnløshet, muskelsmerter, magekramper, diaré, oppkast og influensalignende symptomer.